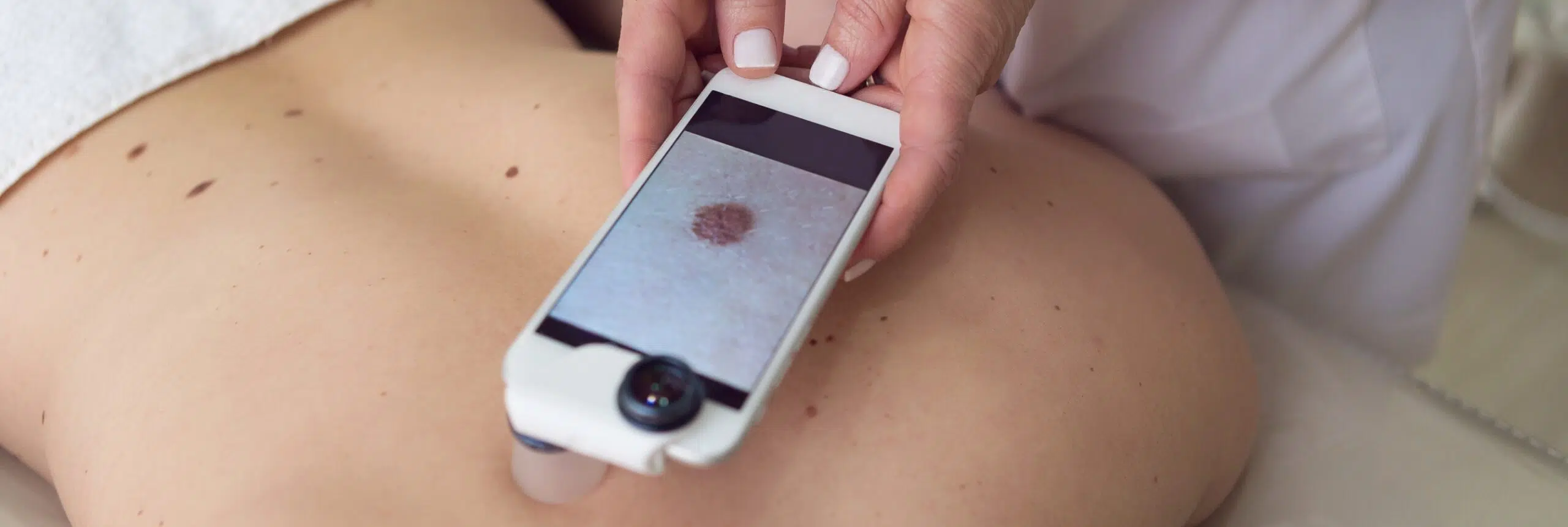
Qu’est-ce que le mélanome ?
Le mélanome naît des mélanocytes, notamment dans l’épiderme. Ses formes varient : superficielles (lentigo maligna), nodulaires, acrales… Le pronostic dépend surtout de l’épaisseur ( indice de Breslow ), de l’ulcération et du stade TNM.
Quand consulter ?
Consultez sans attendre si vous observez :
- Une lésion pigmentée qui évolue (taille, couleur ou forme)
- Un saignement , une démangeaison ou une non cicatrisation au-delà de 4–6 semaines
- Une tache irrégulière ou sombre, avec antécédents de mélanome ou phototype à risque
Une détection précoce permet une intervention simple et limite les cicatrices.
Pourquoi la chirurgie dermatologique est indispensable
La chirurgie est le traitement principal et validé pour le mélanome pour plusieurs raisons :
- Elle assure une exérèse complète , avec analyse histologique des marges, validée par les sociétés AAD/NCCN
- Les marges d’excision sont adaptées à l’épaisseur du mélanome (5 mm pour in situ, jusqu’à 2 cm pour >2 mm)
- L’approche chirurgicale maximalise la guérison tout en limitant les récidives
- En zones fonctionnelles et esthétiques (visage, mains), des techniques comme Mohs permettent une conservation optimale du tissu
- En cas de mélanome ≥1 mm, la biopsie du ganglion sentinelle permet une évaluation précise du risque métastatique
Déroulement des étapes chirurgicales
1. Biopsie diagnostique
Réalisée sous anesthésie locale, elle consiste en une excision complète ou partielle de la lésion suspecte afin de confirmer la nature du mélanome et d’évaluer ses caractéristiques histologiques.
2. Exérèse large locale (Wide Local Excision)
Sous anesthésie locale (ou générale si large greffe/ganglion sentinelle), la lésion est retirée avec des marges saines (0,5–2 cm) en largeur et en profondeur. En fonction de l’emplacement et de la taille du défaut cutané, la plaie est refermée par suture directe, greffe de peau ou lambeau.
3. Techniques micrographique (Mohs/CCPDMA)
Utilisées pour le mélanome in situ ou pour les zones sensibles, la chirurgie de type Mohs ou CCPDMA (examen histologique progressif) permet d’obtenir une précision optimale.
4. Biopsie du ganglion sentinelle (BGS)
Dans les cas où une biopsie du ganglion sentinelle est nécessaire, celle-ci est réalisée au cours de la même intervention ou dans un second temps. Un traceur radioactif ou un colorant est injecté pour identifier le premier ganglion lymphatique recevant le drainage de la tumeur. Son analyse permet de déterminer la présence de cellules tumorales.
5. Curage ganglionnaire & traitements adjuvants
Si le ganglion sentinelle est positif, un curage ganglionnaire plus étendu peut être envisagé et, selon les cas, des traitements complémentaires ( immunothérapie ou thérapie ciblée) sont prescrits.
Suivi postopératoire
- Résultats histologiques disponibles sous quelques jours
- Suivi régulier tous les 3–6 mois pendant les 3 premières années, puis annuel selon le stade
- Suivi échographique et imagerie selon le stade initial
En conclusion
En cas de suspicion de mélanome, consultez sans délai . La chirurgie dermatologique, complétée par la biopsie du ganglion sentinelle et un suivi rigoureux, offre aujourd’hui les meilleures chances de guérison et de préservation esthétique. Chez Anaderm, un accompagnement expert et complet garantit des soins efficaces et personnalisés.